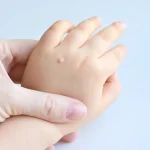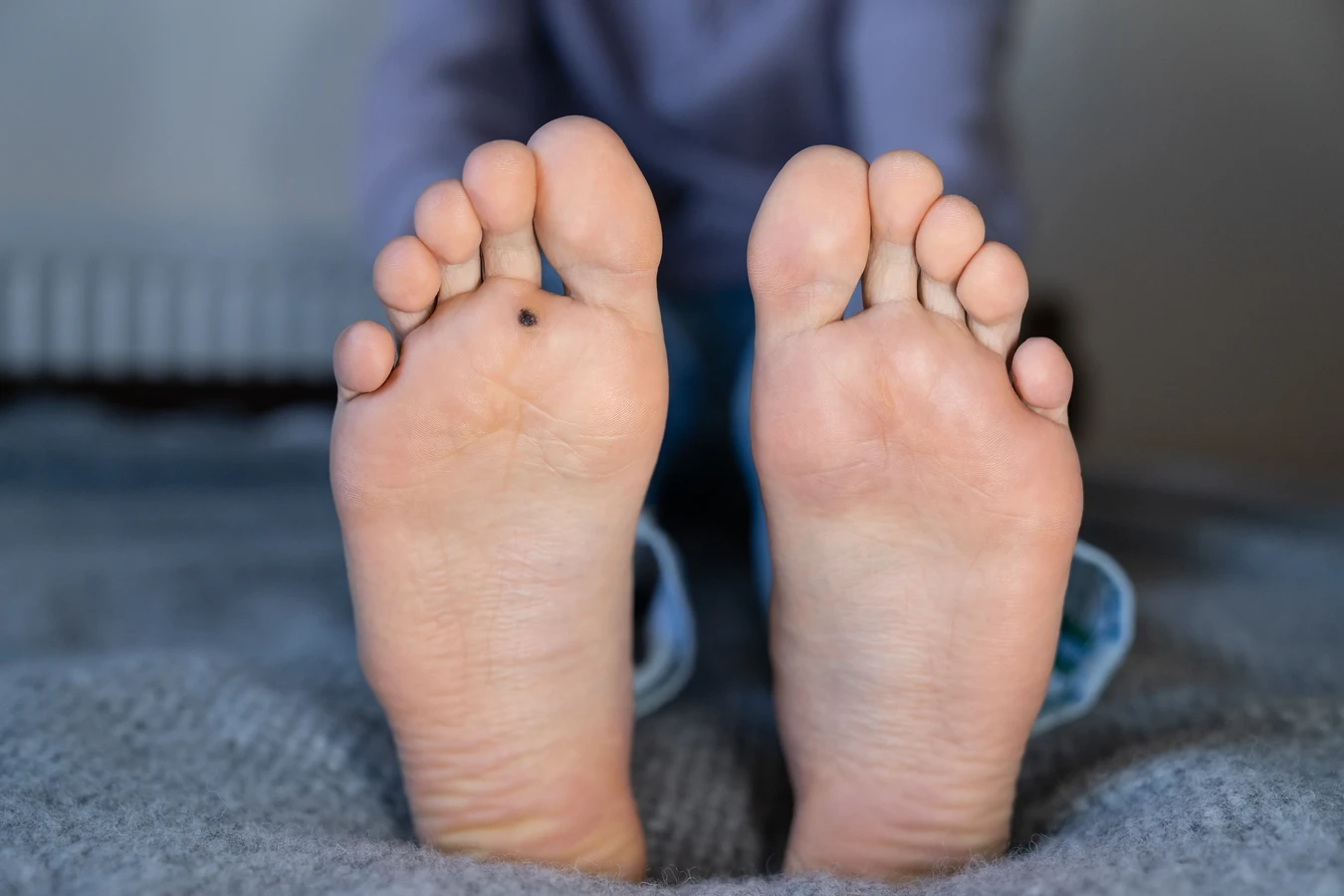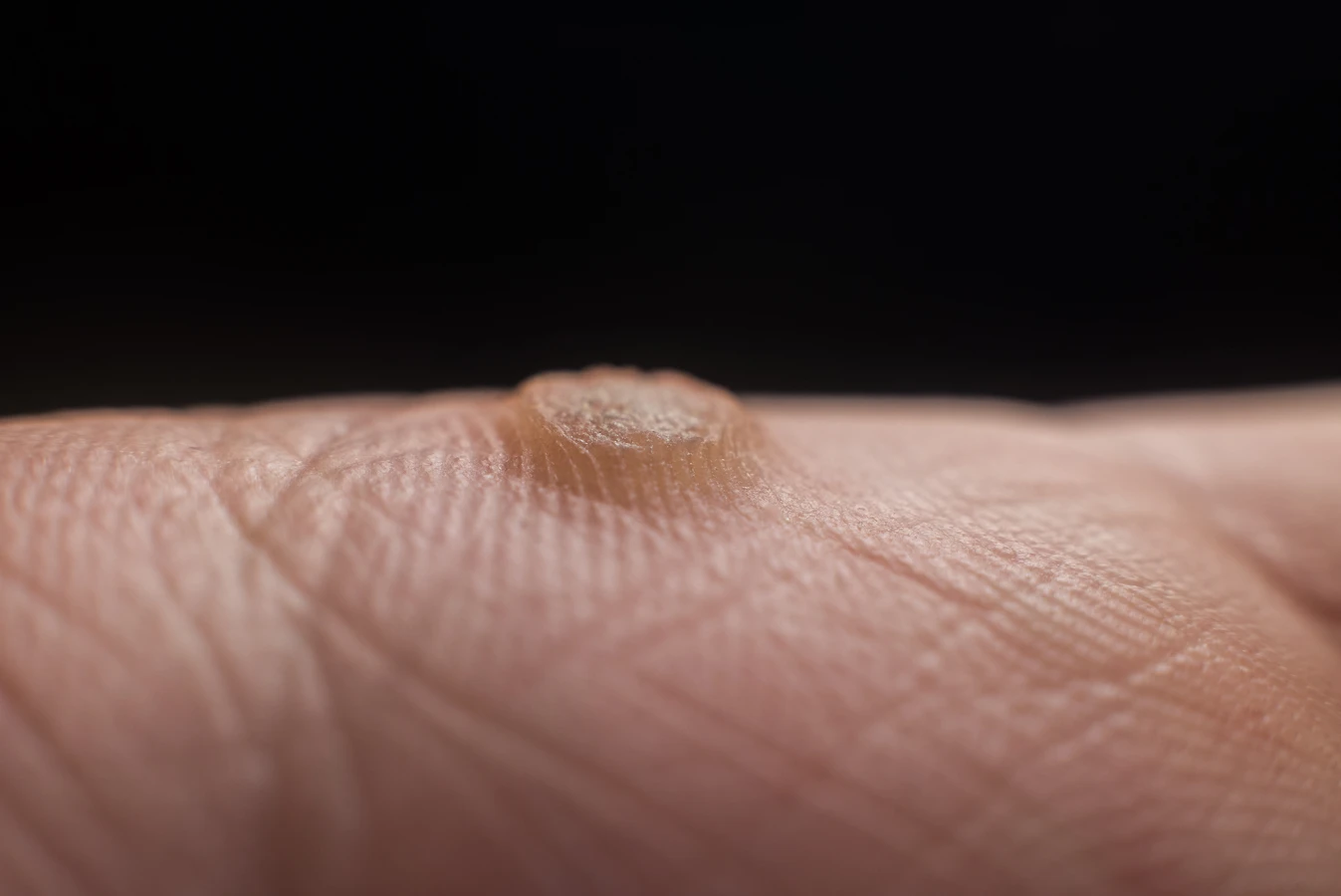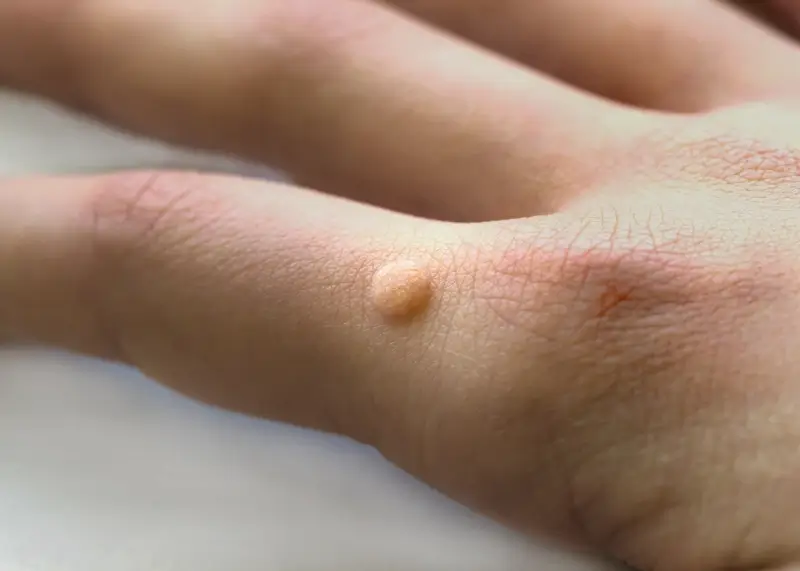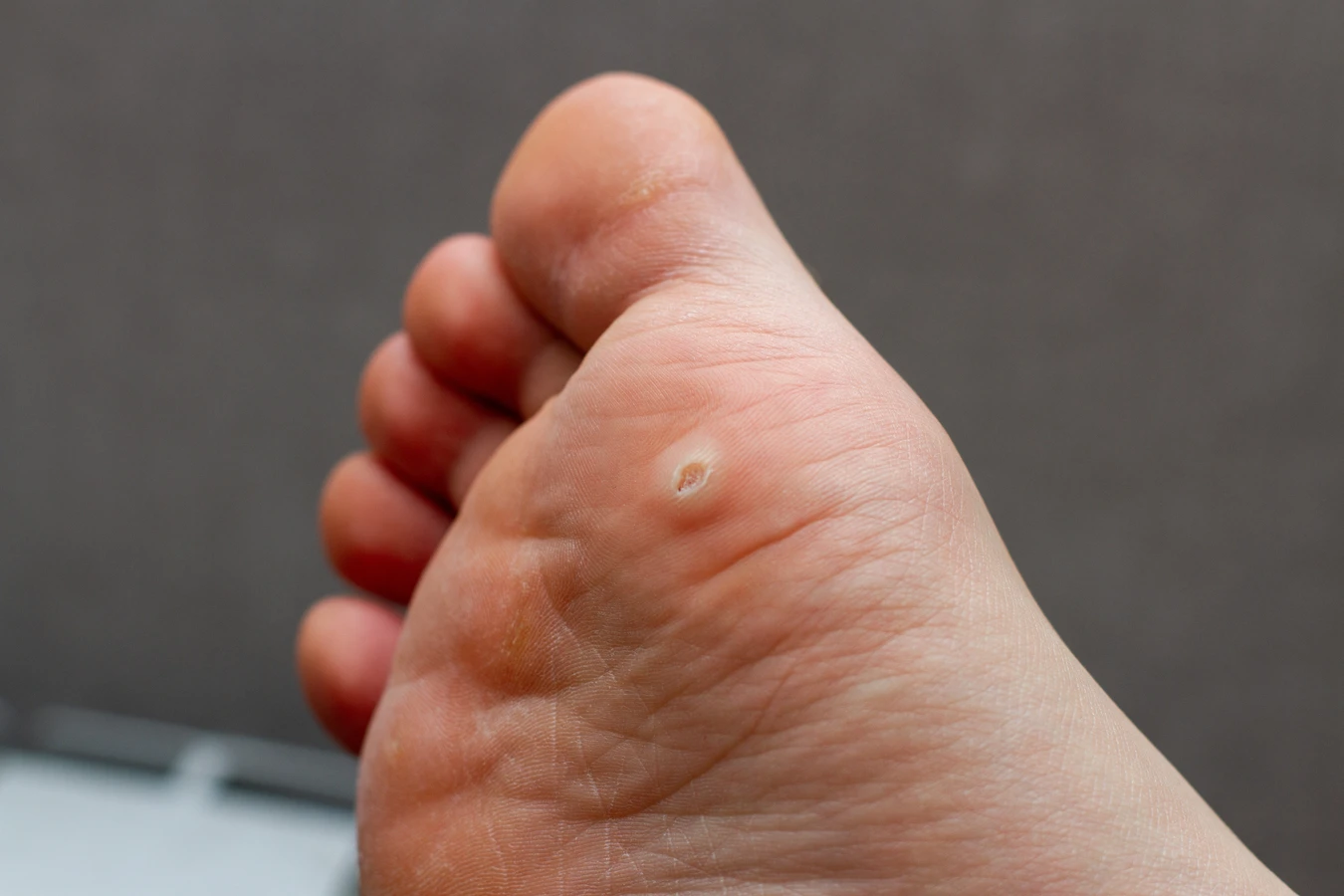
Kurzajki, znane również jako brodawki, to powszechnie występujące zmiany skórne, które mogą pojawić się na różnych częściach ciała, najczęściej na dłoniach i stopach. Ich powstawanie jest ściśle związane z infekcją wirusową, a konkretnie z wirusem brodawczaka ludzkiego (HPV). Choć mogą być uciążliwe i czasami bolesne, zrozumienie ich przyczyn jest pierwszym krokiem do skutecznego zapobiegania i leczenia. W tym artykule szczegółowo przyjrzymy się, skąd biorą się kurzajki, jakie czynniki sprzyjają ich rozwojowi oraz jakie metody terapeutyczne są dostępne.
Wirus HPV jest niezwykle rozpowszechniony i istnieje ponad 100 jego typów. Niektóre z nich powodują właśnie kurzajki, inne mogą prowadzić do poważniejszych schorzeń, takich jak raka szyjki macicy. Warto podkreślić, że obecność wirusa HPV w organizmie nie zawsze musi oznaczać pojawienie się brodawek. Układ odpornościowy większości osób jest w stanie skutecznie zwalczyć infekcję, zanim jeszcze dojdzie do rozwoju widocznych zmian skórnych. Jednak w pewnych okolicznościach wirus może przetrwać i wywołać proliferację komórek naskórka, co manifestuje się jako kurzajka.
Głównym sposobem przenoszenia wirusa HPV jest bezpośredni kontakt skóra do skóry z osobą zakażoną. Możliwe jest również zakażenie poprzez kontakt z przedmiotami, na których wirus przetrwał, takimi jak ręczniki, obuwie czy podłogi w miejscach publicznych, zwłaszcza tam, gdzie jest wilgotno i ciepło, jak baseny czy szatnie. Okres inkubacji wirusa, czyli czas od zakażenia do pojawienia się kurzajki, może być różny, od kilku tygodni do nawet kilku miesięcy. Zrozumienie tego mechanizmu jest kluczowe dla profilaktyki.
Wirus brodawczaka ludzkiego jako przyczyna powstawania kurzajek
Podstawową przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego, powszechnie znanym jako HPV. Ten wirus atakuje komórki naskórka, prowadząc do ich niekontrolowanego namnażania się i w efekcie do powstania charakterystycznych, często grudkowych zmian skórnych. Istnieje wiele typów wirusa HPV, a te odpowiedzialne za kurzajki to zazwyczaj typy 1, 2, 3, 4, 27 i 40, choć mogą być również inne. Wirus wnika do organizmu poprzez drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia czy pęknięcia skóry.
Po wniknięciu do komórek naskórka, wirus HPV zaczyna się replikować. Proces ten prowadzi do zmian w cyklu życia komórek, powodując ich nadmierne rogowacenie i tworzenie brodawek. Nie u każdego, kto zostanie zainfekowany wirusem HPV, pojawią się kurzajki. Odporność organizmu odgrywa kluczową rolę. Osoby z osłabionym układem odpornościowym, na przykład w wyniku chorób przewlekłych, przyjmowania leków immunosupresyjnych lub infekcji takich jak HIV, są bardziej podatne na rozwój brodawek.
Kurzajki mogą przybierać różne formy w zależności od typu wirusa HPV i lokalizacji na ciele. Najczęściej spotykane są brodawki zwykłe, które mają szorstką powierzchnię i występują na palcach, dłoniach i łokciach. Brodawki podeszwowe pojawiają się na stopach, są często bolesne i mogą utrudniać chodzenie. Brodawki płaskie, mniejsze i gładkie, lokalizują się głównie na twarzy i dłoniach. Zrozumienie, że to właśnie wirus jest źródłem problemu, pozwala na podjęcie odpowiednich kroków w celu zapobiegania rozprzestrzenianiu się infekcji i leczenia istniejących zmian.
Czynniki sprzyjające rozwojowi kurzajek na skórze
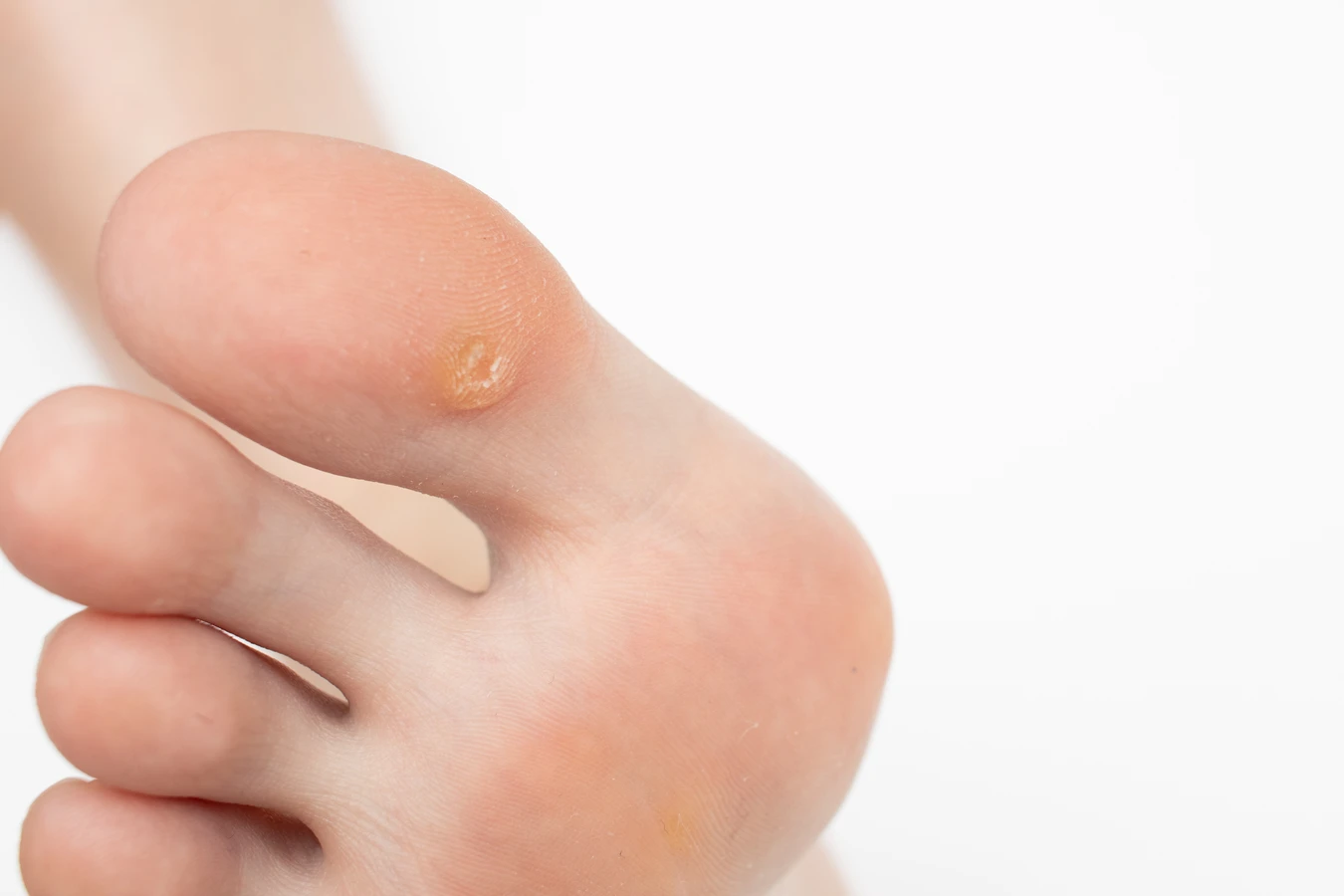
Uszkodzenia naskórka, nawet te drobne, jak skaleczenia, zadrapania, pęknięcia skóry czy otarcia, otwierają drogę dla wirusa do wniknięcia w głąb skóry. Osoby, które często moczą ręce lub stopy, na przykład wykonując prace domowe bez rękawiczek lub w wyniku nadmiernej potliwości, mają uszkodzoną barierę ochronną skóry, co ułatwia infekcję. Podobnie, osoby cierpiące na choroby skóry, takie jak egzema czy łuszczyca, które prowadzą do naruszenia ciągłości naskórka, są bardziej narażone na rozwój brodawek.
Osłabiony układ odpornościowy to kolejny kluczowy czynnik. Gdy organizm nie jest w stanie skutecznie walczyć z wirusami, HPV ma większe szanse na zainfekowanie komórek i spowodowanie rozwoju kurzajek. Do osłabienia odporności może dojść z wielu powodów, w tym z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych (np. po przeszczepach narządów), stresu, niedoboru snu, nieodpowiedniej diety czy podeszłego wieku. W takich sytuacjach nawet niewielka ekspozycja na wirusa może zakończyć się pojawieniem się brodawki.
- Wilgotne i ciepłe środowisko (baseny, sauny, szatnie).
- Drobne uszkodzenia naskórka (skaleczenia, otarcia, pęknięcia).
- Nadmierna wilgotność skóry (długotrwałe moczenie, potliwość).
- Choroby skóry naruszające barierę naskórka (egzema, łuszczyca).
- Osłabiony układ odpornościowy (choroby, leki, stres, niedobory).
- Kontakt z zainfekowanymi powierzchniami lub osobami.
Sposoby przenoszenia kurzajek między osobami i częściami ciała
Kurzajki, będąc zmianami wywołanymi przez wirusa HPV, mogą być przenoszone na kilka sposobów, zarówno między ludźmi, jak i w obrębie jednego organizmu. Najczęściej dochodzi do tego poprzez bezpośredni kontakt fizyczny z osobą posiadającą kurzajki. Dotknięcie brodawki, a następnie dotknięcie własnej skóry, może spowodować przeniesienie wirusa. Szczególnie łatwo o to, gdy skóra jest uszkodzona lub wilgotna, co ułatwia wirusowi wniknięcie.
Istotnym wehikułem wirusa są również przedmioty codziennego użytku, które mają kontakt z zainfekowaną skórą. Mowa tu o ręcznikach, gąbkach, narzędziach do manicure czy pedicure, a także o podłogach w miejscach publicznych, gdzie wiele osób chodzi boso. Dlatego tak ważne jest, aby unikać dzielenia się osobistymi przedmiotami higieny i dbać o higienę w miejscach publicznych, zwłaszcza tych o podwyższonej wilgotności.
Autoinokulacja, czyli samoinfekcja, to proces przenoszenia wirusa z jednej części ciała na inną u tej samej osoby. Dzieje się tak, gdy osoba z kurzajką na przykład na ręce, dotyka innej części swojego ciała, na przykład twarzy lub okolic intymnych. Drapanie brodawki również może spowodować rozniesienie wirusa po całym ciele. Dlatego kluczowe jest unikanie drapania, gryzienia czy skubania istniejących kurzajek, a także częste mycie rąk po kontakcie z nimi.
Profilaktyka i zapobieganie powstawaniu nowych kurzajek
Skuteczna profilaktyka jest kluczowa w zapobieganiu powstawaniu nowych kurzajek i unikaniu rozprzestrzeniania się istniejących. Podstawą jest dbanie o higienę osobistą, zwłaszcza o regularne mycie rąk, szczególnie po powrocie do domu, przed jedzeniem i po skorzystaniu z toalety. Utrzymywanie skóry w dobrej kondycji, nawilżonej i bez uszkodzeń, stanowi naturalną barierę ochronną przed wirusami. Warto unikać długotrwałego kontaktu skóry z wodą, używać rękawiczek ochronnych podczas prac domowych lub w ogrodzie.
W miejscach publicznych, gdzie istnieje podwyższone ryzyko zakażenia, takich jak baseny, siłownie czy wspólne prysznice, zaleca się noszenie obuwia ochronnego. Pozwala to uniknąć bezpośredniego kontaktu stóp z potencjalnie zainfekowanymi powierzchniami. Ważne jest również, aby nie dzielić się osobistymi przedmiotami, takimi jak ręczniki, klapki czy przybory toaletowe, ponieważ mogą one stanowić nośnik wirusa HPV.
Wzmocnienie układu odpornościowego jest równie istotne. Zbilansowana dieta bogata w witaminy i minerały, odpowiednia ilość snu, regularna aktywność fizyczna oraz unikanie stresu to czynniki, które wspierają naturalne mechanizmy obronne organizmu. Osoby z osłabioną odpornością powinny zwracać szczególną uwagę na te aspekty profilaktyki. W niektórych przypadkach, zwłaszcza u dzieci i osób narażonych na częste infekcje, można rozważyć profilaktyczne szczepienia przeciwko HPV, które chronią przed najbardziej niebezpiecznymi typami wirusa, a także tymi odpowiedzialnymi za powstawanie brodawek.
- Zachowanie wysokiej higieny osobistej, zwłaszcza częste mycie rąk.
- Utrzymywanie skóry w dobrej kondycji, nawilżonej i bez uszkodzeń.
- Stosowanie rękawiczek ochronnych podczas prac domowych i ogrodniczych.
- Noszenie obuwia ochronnego w miejscach publicznych o podwyższonym ryzyku zakażenia.
- Unikanie dzielenia się osobistymi przedmiotami higieny i akcesoriami.
- Wzmocnienie odporności poprzez zdrową dietę, sen i aktywność fizyczną.
- Rozważenie szczepień profilaktycznych przeciwko wirusowi HPV.
Kiedy warto skonsultować się z lekarzem w sprawie kurzajek
Choć wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza jest absolutnie wskazana. Jeśli kurzajka jest bardzo bolesna, krwawi, szybko rośnie, zmienia kolor lub kształt, może to świadczyć o czymś więcej niż tylko zwykłej infekcji wirusowej. W takich przypadkach lekarz będzie mógł postawić właściwą diagnozę i wykluczyć inne, potencjalnie poważniejsze schorzenia, takie jak zmiany nowotworowe.
Szczególną ostrożność powinny zachować osoby z cukrzycą lub innymi schorzeniami, które mogą prowadzić do problemów z krążeniem lub obniżonej wrażliwości skóry, zwłaszcza w obrębie stóp. U takich pacjentów nawet niewielkie uszkodzenia skóry mogą prowadzić do poważnych komplikacji, dlatego leczenie kurzajek powinno odbywać się pod ścisłym nadzorem medycznym. Podobnie, osoby z osłabionym układem odpornościowym powinny skonsultować się z lekarzem przed podjęciem jakichkolwiek prób leczenia.
Jeśli domowe metody leczenia lub preparaty dostępne w aptece nie przynoszą rezultatów po kilku tygodniach stosowania, lub jeśli kurzajki nawracają pomimo leczenia, warto zasięgnąć porady specjalisty. Dermatolog może zaproponować bardziej zaawansowane metody terapeutyczne, takie jak krioterapia (wymrażanie), elektrokoagulacja (wypalanie), laserowe usuwanie brodawek lub leczenie farmakologiczne, które są często skuteczniejsze w przypadku opornych zmian. Lekarz pomoże również dobrać najbezpieczniejszą i najskuteczniejszą metodę leczenia dla danego pacjenta, biorąc pod uwagę jego indywidualny stan zdrowia i rodzaj kurzajki.
Skuteczne metody leczenia kurzajek w gabinecie lekarskim
Gdy domowe sposoby okazują się niewystarczające lub gdy kurzajki są szczególnie uciążliwe, lekarz dermatolog dysponuje arsenałem zaawansowanych metod terapeutycznych. Jedną z najczęściej stosowanych jest krioterapia, polegająca na zamrażaniu brodawki ciekłym azotem. Niska temperatura powoduje zniszczenie zainfekowanych komórek, a po kilku dniach tworzy się pęcherz, który następnie odpada wraz z brodawką. Zabieg może wymagać kilku powtórzeń.
Elektrokoagulacja to kolejna popularna metoda, wykorzystująca prąd elektryczny o wysokiej częstotliwości do usuwania tkanki brodawki. Metoda ta jest skuteczna, ale może pozostawić niewielką bliznę. Podobnie działa laserowe usuwanie kurzajek, gdzie wiązka lasera precyzyjnie niszczy tkankę brodawki. Jest to metoda często wybierana ze względu na minimalne krwawienie i stosunkowo szybkie gojenie.
W niektórych przypadkach lekarz może zastosować również leczenie farmakologiczne. Polega ono na aplikacji silniejszych preparatów zawierających substancje keratolityczne (np. kwas salicylowy w wyższym stężeniu) lub cytostatyczne, które hamują namnażanie się komórek. Czasami stosuje się również immunoterapię, która ma na celu pobudzenie układu odpornościowego do walki z wirusem HPV. Wybór metody leczenia zależy od wielkości, lokalizacji i liczby kurzajek, a także od stanu zdrowia pacjenta.
- Krioterapia (wymrażanie ciekłym azotem).
- Elektrokoagulacja (usuwanie prądem elektrycznym).
- Laserowe usuwanie brodawek.
- Leczenie farmakologiczne silniejszymi preparatami.
- Immunoterapia stymulująca układ odpornościowy.